Interventionelle Kardiologie
Sichere und effektive Behandlungsstrategien für Ihr Herz
Wir über uns
Die Möglichkeiten der interventionellen Behandlung der koronaren Herzerkrankung (KHK) hat sich in den letzten Jahren rasant entwickelt. Durch die Einführung neuer Methoden, wie der Lithotripsie oder der orbitalen Atherektomie, stehen neben der bereits seit Jahren verfügbaren Rotablation zusätzliche Werkzeuge zur Läsionspräparation zur Verfügung, die eine adäquate Stentimplantation vor allem bei komplexen Läsionen vorbereiten können.
Die intravaskuläre Bildgebung lässt zudem eine bessere Strategieplanung und entsprechende Optimierung des Stentergebnisses zu. Schließlich hat sich neben der Stenttechnologie auch das Führungsdrahtportfolio derartig weiterentwickelt, so dass mit entsprechenden Techniken chronische komplett Verschlüsse (chronic total occlusion, CTO) mit einer hohen Erfolgsquote behandelt werden können.
Einhergehend mit einer komplexen koronaren Anatomie besteht zum Teil auch eine eingeschränkte Herzleistung. Bei hohem periinterventionellem Risiko besteht zusätzlich die Möglichkeit diese im Sinne einer „protected PCI“ unter Schutz mechanischer Kreislaufunterstützung durchzuführen.
Leistungsspektrum
- Durchführung der Koronarphysiologie
- Intravaskuläre Bildgebung
- Behandlung der koronaren Herzerkrankung
- Hauptstammstenose
- Bifurkationsstenose
- Ostiale Stenosen
- Verkalkte Stenosen
- In-Stent Restenosen
- Behandlung von chronischen Gefäßverschlüssen
- Verschluss des Vorhofohrs
- Versorgung von Patienten mit Herzinfarkt
Diagnostik
Koronarphysiologie
Die hämodynamische Relevanz einer Koronarstenose und die daraus resultierende Beeinträchtigung des koronaren Blutflusses sind entscheidend für die therapeutische Vorgehensweise. Der Schweregrad der Stenose lässt sich jedoch nicht immer eindeutig anhand angiographischer Bilder beurteilen. Zur besseren Einschätzung stehen derzeit zwei invasive Methoden zur Verfügung: Zum einen Verfahren, bei denen ein Druckdraht über die Stenose geführt wird (z. B. FFR, RFR, iFR), und zum anderen computergestützte Verfahren, die auf Basis koronarangiographischer Aufnahmen eine Quantifizierung der Stenose ermöglichen (z. B. QFR, vFFR)
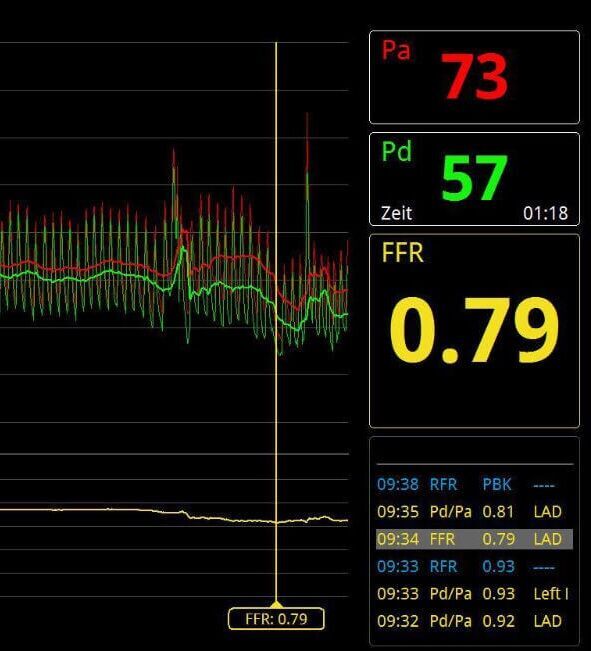
Funktionelle Flussreserve (FFR)
- Die fraktionierte Flussreserve (FFR) ist ein Verfahren zur Bestimmung der hämodynamischen Relevanz einer Koronarstenose. Messprinzip: Intrakoronare Druckmessung vor und nach der Stenose durch Verwendung eines Führungsdrahts mit elektronischem Drucksensor an der Spitze. Messvorgang: Der Druckdraht wird unter Röntgenkontrolle über die Stenose geführt.
- Dann erfolge die Messung des Drucks hinter der Stenose (Pd) und über den Katheter in der Aorta, d.h. vor der Stenose (Pa). Normalwerte: Physiologische FFR = 1 (keine Stenose). Mit zunehmendem Stenosegrad steigt der Druckgradient, wodurch die FFR sinkt.
- Hyperämie: Für die Messung wird eine maximale Durchblutungssteigerung (Hyperämie) induziert. Dies erfolgt durch intravenöse Gabe von Adenosin. Klinische Relevanz ist gegeben, wenn die FFR <0,80 gemessen wird. Bei solchen Werten ist eine Revaskularisation notwendig.

Ruheindex (RFR)
- Die RFR-Messung (instantaneous Wave-Free Ratio, iwFR) ist eine Weiterentwicklung der FFR-Messung, die ohne die Gabe von Adenosin auskommt. Statt einer künstlich gesteigerten Durchblutung (Hyperämie) wird der Druck in der Ruhephase des Herzzyklus (Diastole) gemessen. Das macht das Verfahren besonders vorteilhaft für Patienten, bei denen Adenosin nicht gegeben werden darf, z. B. bei Asthma bronchiale.
- Das Verfahren ist wissenschaftlich validiert und wird in aktuellen Leitlinien zur Beurteilung von Koronarstenosen empfohlen.
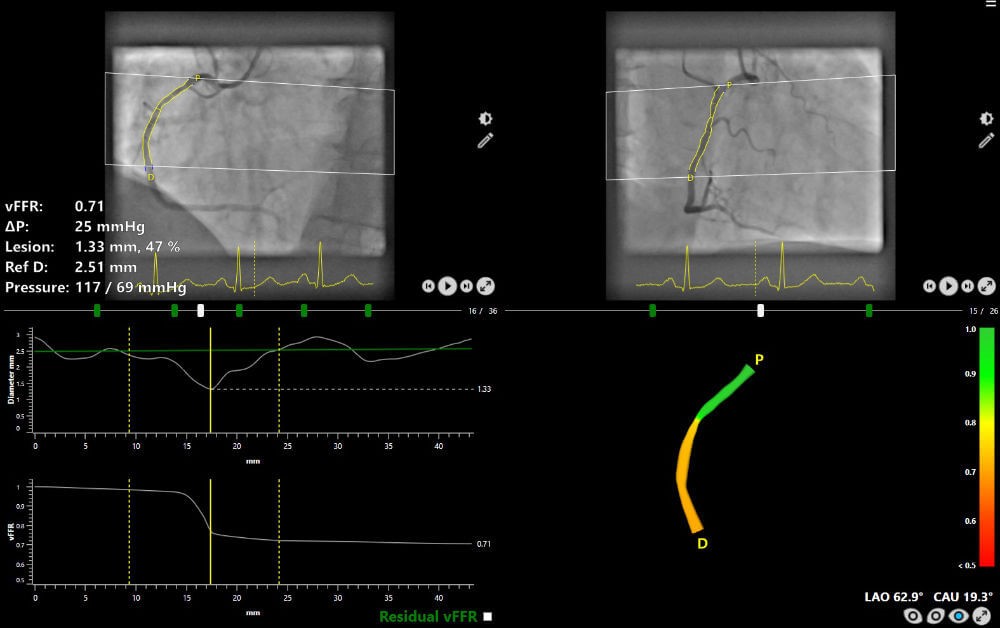
Computergesteuerte Messung (vFR/QFR)
- Die computergestützte Quantifizierung von koronaren Stenosen auf Basis angiografischer Bilddaten stellt die nächste Weiterentwicklung in der hämodynamischen Beurteilung dar.
- Im Gegensatz zu invasiven Methoden wie der FFR- oder RFR-Messung ermöglicht diese Technik eine physiologische Analyse, ohne dass intrakoronare Druckdrähte oder hyperämische Pharmaka erforderlich sind.
- Erste Studien belegen eine vielversprechende Übereinstimmung mit der etablierten Standardmethode der FFR-Messung.
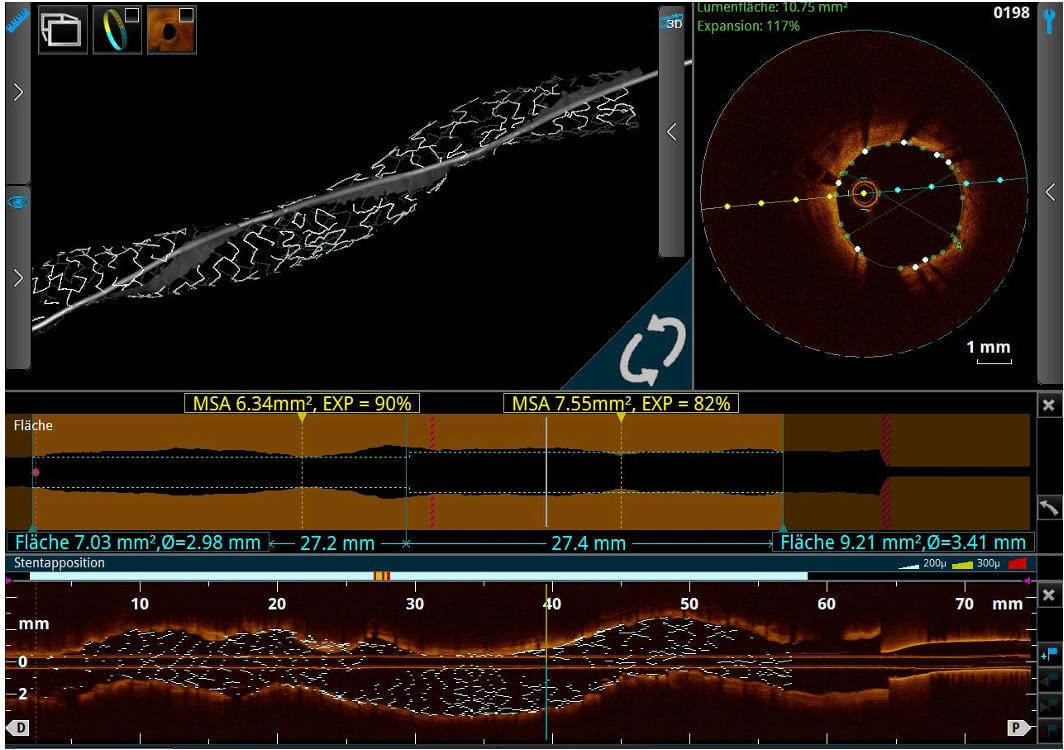
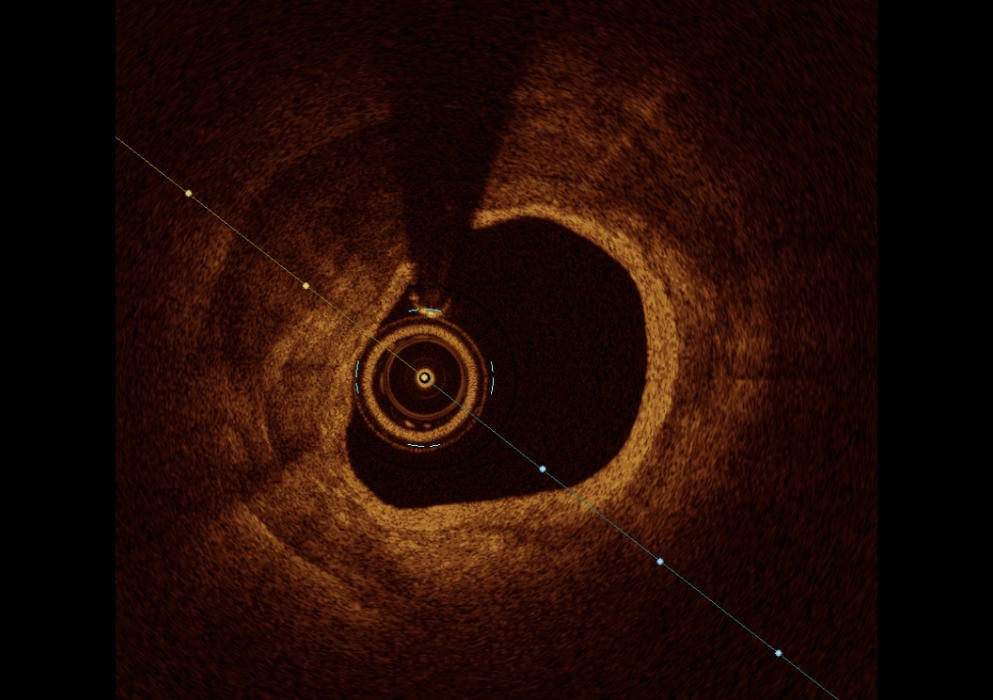
Intravaskuläre Bildgebung
Die intravaskuläre Bildgebung mit intravaskulärem Ultraschall (IVUS) oder optischer Kohärenztomographie (OCT) bietet eine detaillierte Analyse der Gefäßwandstruktur. Dadurch wird eine präzise Planung der PCI (perkutane Koronarintervention) sowie die Beurteilung der Stentposition und -ausdehnung ermöglicht. Neben der Messung der Gefäßdurchmesser liefert die Methode auch wichtige Informationen zu anatomischen Besonderheiten der Koronararterien und der Stenosen. Die Leitlinien empfehlen den Einsatz der intravaskulären Bildgebung bei PCI von komplexen Läsionen.
Optische Koheränztomographie (OCT)
- Die Optische Kohärenztomographie (OCT) ist ein hochauflösendes intravaskuläres Bildgebungsverfahren, das zur Darstellung biologischer Gewebestrukturen eingesetzt wird. Ihr physikalisches Funktionsprinzip beruht auf der Nutzung von Infrarotlicht, das aufgrund seiner Wellenlänge im Vergleich zur intravaskulären Ultraschalluntersuchung (IVUS) eine deutlich höhere Auflösung ermöglicht.
- Dies geht jedoch mit einer geringeren Eindringtiefe einher. Mit einer axialen Auflösung von 10 bis 20 μm ermöglicht die OCT eine detaillierte Analyse einzelner Wandabschnitte der Koronararterien und der Koronarplaques.
- Für eine optimale Bildqualität ist ein blutfreies Gefäß erforderlich, das durch vollständige Füllung mit Kontrastmittel erreicht wird.
Intravaskulärer Ultraschall (IVUS)
- Die intravaskuläre Ultraschalluntersuchung (IVUS) basiert auf der Nutzung von Ultraschallwellen und ermöglicht eine axiale Auflösung von etwa 150 μm.
- Dadurch können der Lumendurchmesser, die Lumenfläche, die Plaquemorphologie sowie Kalzifikationen in den Koronararterien präzise beurteilt werden.
- Eine Metaanalyse zeigte, dass der Einsatz von IVUS während Koronarinterventionen mit einer Reduktion kardiovaskulärer Ereignisse und einer geringeren Rate an erneuten Revaskularisationen des Zielgefäßes einhergeht.
Therapie
Ein umfassendes Spektrum modernster Therapieoptionen für komplexe koronare Erkrankungen – von der PCI und der Behandlung chronischer Verschlüsse bis hin zu innovativen Verfahren.
Perkutane Koronarintervention (PCI)
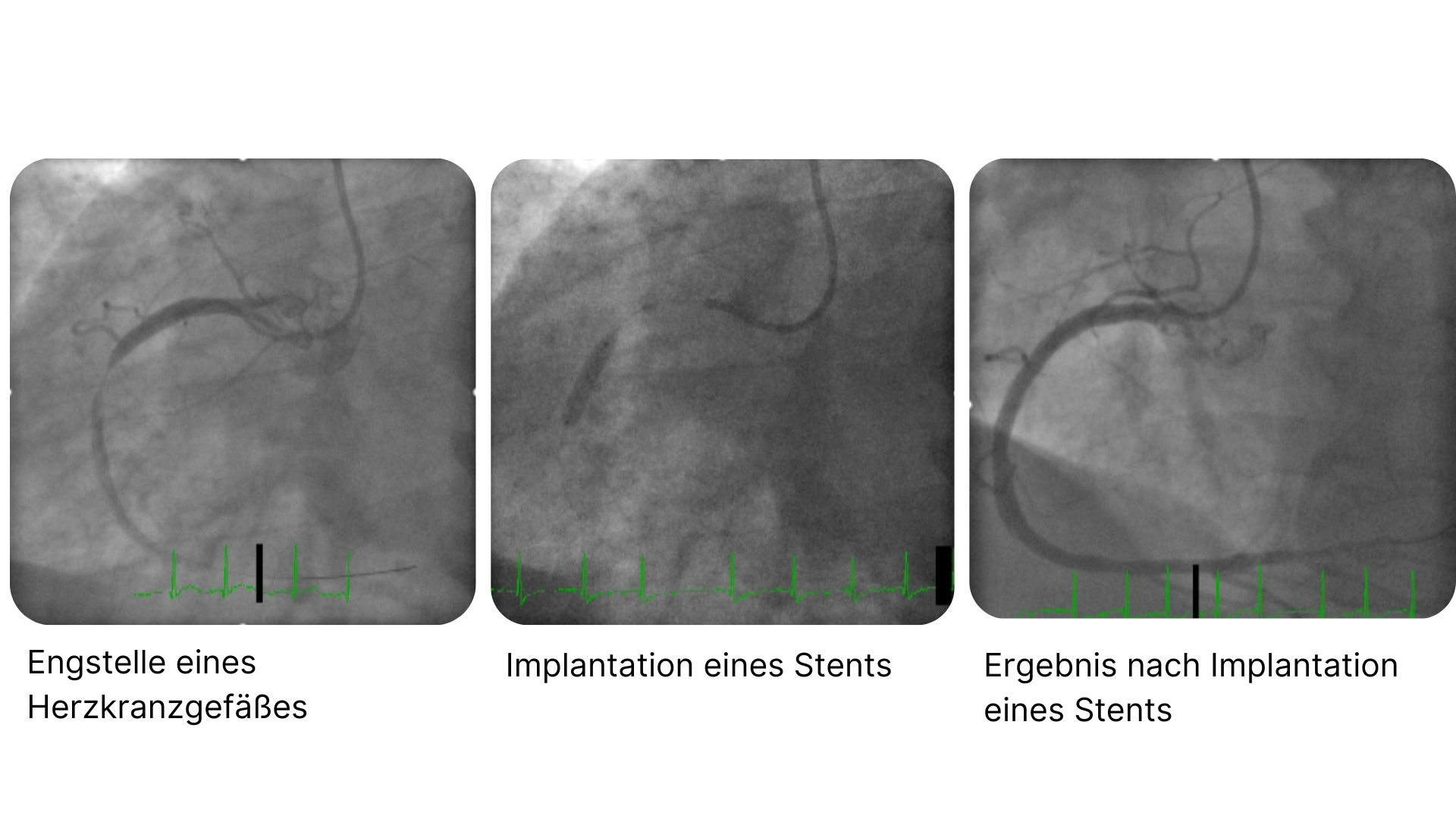
Während einer Linksherzkatheteruntersuchung können Stenosen der Koronararterien diagnostiziert werden, bei denen eine perkutane Koronarintervention (PCI) eine Behandlungsoption darstellt. Dabei werden die verengten Läsionen zunächst dilatiert (Läsionspräparation) und anschließend ein Stent implantiert. Die Indikation zur PCI wird nach Nachweis einer relevanten myokardialen Ischämie gestellt, die entweder nicht-invasiv (z. B. Stress-Echokardiografie, Stress-MRT, Stress-Szintigrafie) oder während der Herzkatheteruntersuchung invasiv beurteilt werden kann.
Zur Behandlung werden moderne medikamentenfreisetzende Stents (Drug-Eluting Stents) verwendet, die sich durch dünne Stentstreben (60-85 μm) und biokompatible bzw. bioresorbierbare Polymere auszeichnen.
Die Wahl der Revaskularisationsstrategie (PCI oder Bypass-Operation) erfolgt unter Berücksichtigung der anatomischen Komplexität, des chirurgischen Risikos, der Komorbiditäten, der Möglichkeit einer vollständigen Revaskularisation und der Patientenpräferenz. Alle Patienten werden im interdisziplinären Heart-Team (Kardiologie, Herzchirurgie, Anästhesiologie) diskutiert, um die optimale Therapie individuell festzulegen. Sofern eine PCI entschieden wird, können Sie auf ein Team erfahrener Operateure zurückgreifen. Ausbildungskonzepte und Teamzusammenstellung im Herz- und Gefäßzentrum der Segeberger Kliniken sind auf die Spezialisierung in der Behandlung komplexer Engstellen ausgerichtet.
Behandlung von Hauptstamm-/Bifurkationstenosen
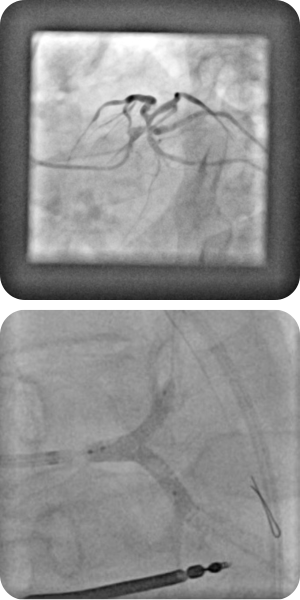
Die Intervention von Bifurkations- und Hauptstammstenosen erfolgt auf Grundlage der Medina-Klassifikation, die zur Einteilung der Stenosen dient und das weitere Vorgehen bestimmt. Basierend darauf wird zwischen einem Provisional-Stenting-Ansatz und einer Zwei-Stent-Strategie entschieden. Das Provisional-Stenting ist die bevorzugte Methode, wenn ausschließlich der Hauptast betroffen ist. Kommt es nach der Stentimplantation im Hauptast zu einer Beeinträchtigung des Seitasts, wird zunächst eine Proximal Optimization Technique (POT) durchgeführt. Führt diese Maßnahme nicht zu einem zufriedenstellenden Ergebnis, erfolgt die Korrektur über die Kissing-Balloon-Technik. Sollte der Seitast weiterhin hochgradig stenosiert sein, wird abschließend eine TAP- oder Culotte-Technik angewandt.
Bei komplexeren Bifurkationsstenosen ist eine Zwei-Stent-Strategie erforderlich. Hier hat sich die DK-Crush-Methode als effektivste Technik etabliert. Alternativ kommen bei speziellen Konstellationen die Reverse-Culotte-Technik oder die T-Technik zum Einsatz. Grundsätzlich ist bei allen Bifurkationstechniken darauf zu achten, dass nach dem Kissing-Balloon-Manöver eine abschließende Optimierung des proximalen Stentanteils im Hauptast durch ein Final-POT erfolgt.
Hauptstammstenosen unterscheiden sich aufgrund der größeren Gefäßdiameter, der Beziehung zur Aorta und des Abgangswinkels der Gefäße erheblich von anderen Bifurkationsstenosen. Die intravasale Bildgebung mittels IVUS oder OCT spielt bei der Planung der Hauptstamm-PCI eine zentrale Rolle. Sie ermöglicht eine präzise Beurteilung der Gefäßdiameter, der Plaque-Struktur und des Verkalkungsgrades sowie eine Analyse der Hauptstamm- und Tochtergefäße (LAD und RCX). Neben der morphologischen Beurteilung dient die Bildgebung auch der Überprüfung der Stent-Expansion und -Apposition nach der Intervention, die wichtige Prädiktoren für das Zielgefäßversagen darstellen.
Zusammenfassend orientiert sich die Wahl der Stentstrategie an der Stenosemorphologie, der Gefäßanatomie und den Ergebnissen der intravasalen Bildgebung. Während das Provisional-Stenting in weniger komplexen Fällen bevorzugt wird, kommen bei Hauptstammstenosen oder komplizierten Bifurkationsstenosen Zwei-Stent-Techniken wie die DK-Crush-Methode zum Einsatz.
Behandlung von chronischen totalen Okklusionen
Die perkutane Revaskularisierung von chronischen Gefäßverschlüssen (CTO) wird empfohlen, wenn Patient
symptomatisch oder prognostisch profitieren. Eine erfolgreiche Behandlung erfordert eine sorgfältige Vorbereitung, einschließlich der Klassifikation der Läsionen nach dem J-CTO-Score (0–≥3) und einer detaillierten Visualisierung der Ziel-Läsion durch kontralaterale Injektion, um Morphologie, Kollateralisierung und Verschlusslänge zu beurteilen.
Moderne Führungsdraht-Technologien und PCI-Techniken wie Mikrokatheter, tiefe Intubation und Anker-Ballon tragen wesentlich zum Behandlungserfolg bei. In 75 % der Fälle gelingt eine antegrade, intraluminale Rekanalisation. Bei komplexeren Läsionen können retrograde Techniken angewandt werden, insbesondere bei distalen Kappen an Bifurkationen. Hierbei sind septale Kollateralen aufgrund des geringeren Risikos zu bevorzugen. Wichtige Techniken wie Reverse CART oder Kissing-Wire unterstützen den Zugang ins wahre Lumen. Eine sorgfältige Auswahl von Technologien und Ansätzen ist entscheidend für eine erfolgreiche CTO-Behandlung. Gerne beraten wir Sie im Vorfeld über die beste Möglichkeit einer Behandlung.
Rotablation

Die Rotablation ist ein Verfahren der interventionellen Kardiologie zur Behandlung stark verkalkter Koronarstenosen, die mit Standard-Ballonkathetern nicht passierbar oder unzureichend behandelbar sind. Bei der koronaren Rotations-Atherektomie (RA) werden kalzifizierte Plaques mithilfe eines diamantenbesetzten Bohrkopfes abgetragen und in Mikro-Partikel (<5 μm) zerkleinert, die über das Blut abtransportiert werden. Dies verhindert Schäden in der Endstrombahn der Koronararterien und schafft eine glatte Oberfläche für die Stent-Implantation.In den letzten Jahren hat sich das Konzept der „Plaque-Modifikation“ etabliert, bei dem kleinere Bohrköpfe verwendet werden, um die Plaque-Oberfläche zu glätten und eine effiziente Ballondilatation zu ermöglichen. Der Rotablator arbeitet mit sehr hohen Umdrehungsgeschwindigkeiten (170.000–200.000 U/min) und wird entlang eines Führungsdrahtes über die Stenose geführt.
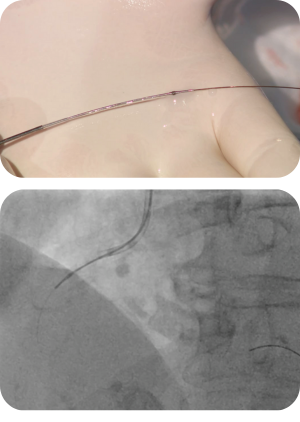
Orbitale Atherektomie
Die orbitale Atherektomie stellt eine Weiterentwicklung dar. Hier ist der Bohrkopf einige Millimeter zurückversetzt und das System führt zusätzlich kreisende Bewegungen aus. Dadurch wird eine konzentrische Abtragung der Plaque erreicht, was das Risiko eines „Festbohrens“ deutlich reduziert. Zudem kann sowohl vorwärts- als auch rückwärts gebohrt werden, wodurch die Effektivität gesteigert wird.
Intravaskuläre Lithotripsie
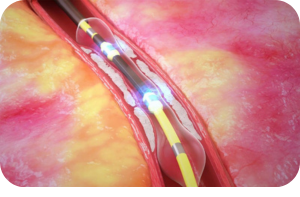
Seit kurzem steht die intravaskuläre Lithotripsie (IVL) für die Behandlung stark kalzifizierter Stenosen zur Verfügung. Der spezielle Ballon entsendet Stoßwellen, die mit einer Kraft von etwa 50 at auf kalzifizierte Strukturen in der Gefäßwand treffen und diese frakturieren. Die Läsionspräparation durch die Stoßwellen-Emission ermöglicht eine effektive Dilatation stark kalzifizierter Stenosen, wobei mit dem eigentlichen Ballon wenig Druck angewandt werden muss. In den bisher durchgeführten Studien konnte die Sicherheit und Effektivität der IVL bestätigt
Mechanische Unterstützungssysteme
Die Impella-Unterstützungspumpe ist ein innovatives Gerät, das während komplexer Herzkathetereingriffe (PCI) eingesetzt wird, um das Herz zu entlasten und die Blutversorgung aufrechtzuerhalten. Bei einer "protected PCI" wird die Pumpe über einen Katheter in das Herz eingeführt und übernimmt vorübergehend die Arbeit des Herzens, indem sie Blut aus der linken Herzkammer in den Körper pumpt. Dies reduziert das Risiko von Komplikationen und sorgt für eine stabile Kreislauffunktion, selbst bei stark geschwächten Herzen oder schwierigen Eingriffen. Die Impella ermöglicht so die sichere Behandlung von Patienten mit schweren Herzkrankheiten in spezialisierten Zentren.
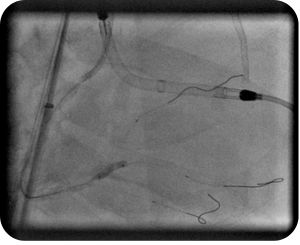
Verschluss des linken Vorhofohrs (LAA)
Dem linken Vorhofohr (LAA) kommt bei Patientinnen und Patienten mit Vorhofflimmern besondere Bedeutung zu, da sich dort häufig Blutgerinnsel bilden, die Schlaganfälle oder Embolien auslösen können. Deshalb ist die Antikoagulation (Hemmung der Blutgerinnung) eine wichtige Therapie bei Vorhofflimmern. Wenn Patientinnen und Patienten jedoch ein sehr hohes Blutungsrisiko haben oder die Antikoagulation nicht vertragen, kann ein Verschluss des Vorhofohrs mit einem sogenannten LAA-Okkluder eine sinnvolle Alternative sein. Durch diesen kleinen interventionellen Kathetereingriff lässt sich das Schlaganfallrisiko minimieren, ohne das Blutungsrisiko zu erhöhen, da auf eine Blutverdünnung verzichtet werden kann.
Weitere Informationen erhalten Sie in folgender Broschüre.
Broschüre: Interventioneller Verschluss des linken Vorhofohrs (PDF)
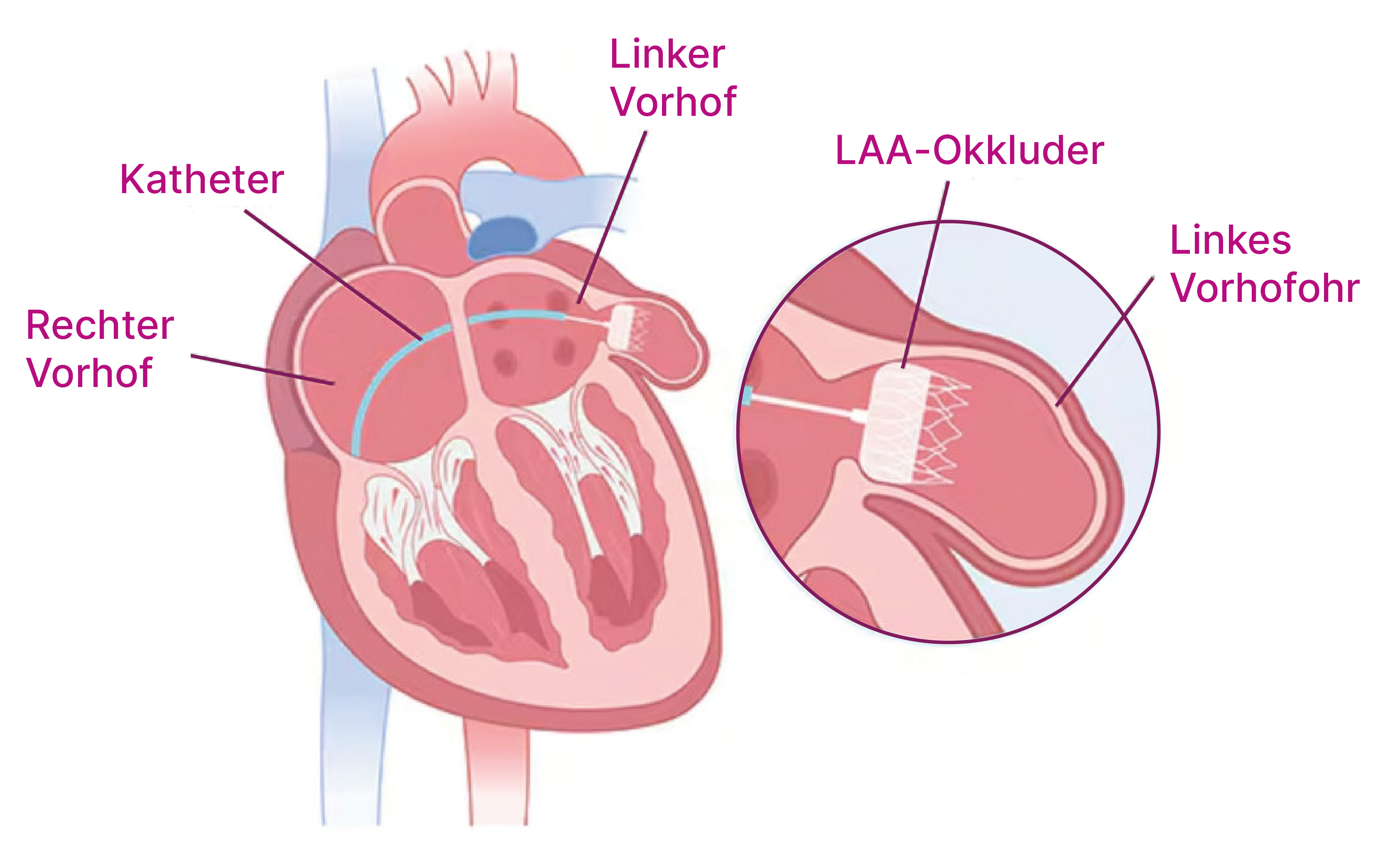
Quelle: Premier Heart and Vascular Center (o. J.). Watchman Device [Abbildung]. Abgerufen von premierheartandvascular.com/watchman-device/
Persistierendes Foramen ovale (PFO), atrialer Septumdefekt (ASD) oder ventrikulärer Septumdefekt (VSD)
Undichtigkeiten oder Defekte der Herzscheidewände auf Vorhofebene (PFO, ASD) oder Kammerebene (VSD) werden in aller Regel minimal-invasiv mit Okkludern über Herzkathetertechniken behandelt, indem diese Defekte kathetertechnisch verschlossen werden.
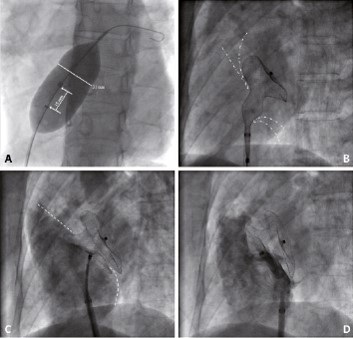
Abbildung: Beispiel eines ASD-Verschlusses (Quelle: EuroIntervetion 2011; 7:408-410)





Interventionelle Kardiologie (DGK), Interventionelle Therapie der arteriellen Gefäßerkrankungen (DGK/DGA)